Histeroscopia: Ce înseamnă și când este recomandată?
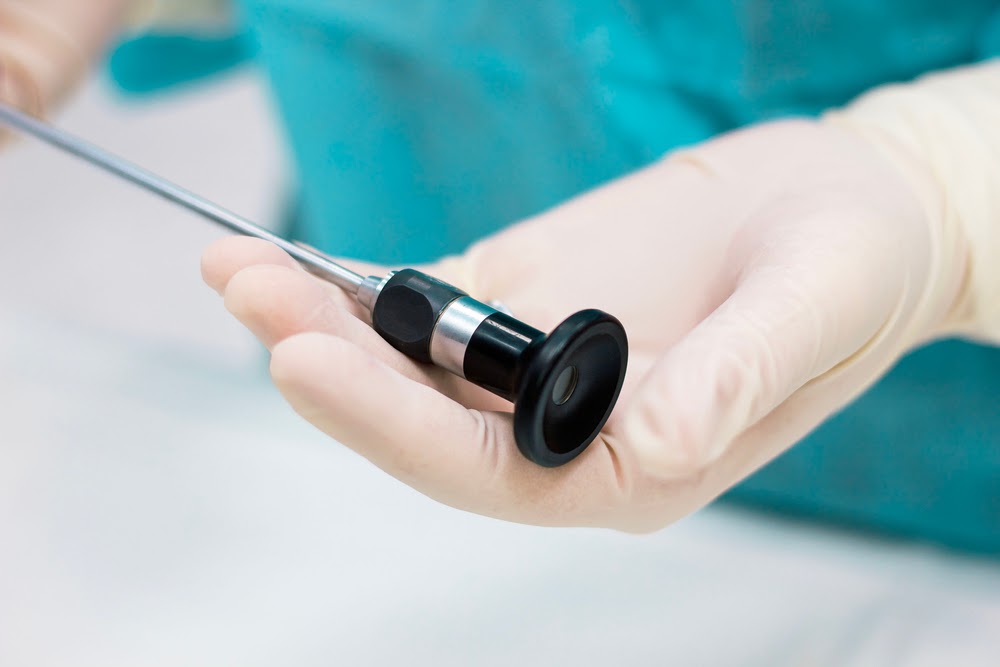
Histeroscopia este o procedură ginecologică minim invazivă. Aceasta presupune introducerea unui endoscop cu fibră optică prin colul uterin, în cavitatea uterină. Histeroscopia este o intervenție care se face mai ales în cazurile de infertilitate feminină și care ajută medicul să vizualizeze, cu ajutorul fibrei optice:
- uterul;
- canalul cervical;
- deschiderile trompelor uterine dinspre uter.
Avantajele histeroscopiei
Fiind o metodă foarte eficientă și rapidă de diagnosticare și tratament, histeroscopia prezintă avantaje în comparație cu alte intervenții:
- este o procedură minim invazivă;
- timpul de spitalizare este redus;
- recuperarea este rapidă (activitățile se pot relua chiar în aceeași zi);
- este o procedură cu durată relativ scurtă;
- medicația antialgică post intervenție este redusă;
- este considerată o procedură medicală sigură.
De câte tipuri este histeroscopia?
Sunt 2 tipuri de histeroscopie:
Histeroscopia diagnostică (HD)
Este o procedură ginecologică ce se face pentru a evalua canalul endocervical, cavitatea uterină, endometrul, ostiumul, permeabilitatea trompelor uterine. Histeroscopia diagnostică se face cu ajutorul unui telescop de mici dimensiuni (histeroscop se numește și are între 2.9-4 mm) cu ajutorul căruia se obțin imagini din interiorul uterului. Cavitatea uterină este destinsă, se folosește o soluție salină, iar histeroscopul este introdus prin vagin și canalul cervical până ajunge în uter. Camera video a telescopului fiind conectată la un monitor, medicul specialist are acces la evaluarea cavității uterului.
Histeroscopie intervențională (HI)
Histeroscopia intervențională este o procedură ginecologică minim invazivă, recomandată în cazul tratamentelor diferitelor patologii intrauterine. Este o procedură care folosește un histeroscop prevăzut cu canale de lucru, prin care medicul poate introduce instrumente subțiri, sub control video. Este o modalitate prin care se pot trata anomalii care au fost observate în timpul ecografiei, sau în timpul histeroscopiei diagnostice (îndepărtarea unui polip, îndepărtarea unui corp străin, fibrom cavitar, rezecție de sept). Procedura se realizează sub anestezie generală. Este important de știut, histeroscopia intervențională nu afectează țesuturile din vecinătate.
Când este recomandat să faceți o histeroscopie?
Histeroscopia este recomandată la orice vârstă, cu 2 excepții:
- fetele care nu au început viața sexuală;
- femeile în vârstă care au stenoză de col și la care este imposibil să se efectueze procedura.
Histeroscopia este recomandată în următoarele cazuri:
- dacă medicul specialist depistează o sângerare vaginală anormală;
- dacă medicul specialist depistează o sângerare în timpul menopauzei;
- dacă pacienta prezintă sângerări în postmenopauză: histeroscopia poate evidenția leziuni, polipi, țesut canceros;
- dacă după un tratament hormonal pacienta prezintă simptome de amenoree persistentă. În astfel de cazuri, histeroscopia poate evidenția aderențe uterine, care pot fi ulterior tratate cu ajutorul histeroscopiei operatorii.
- pentru investigarea cauzelor infertilității;
- înaintea efectuării unei fertilizări invitro, sau dacă există 1-2 fertilizări invitro eșuate anterior;
- avort spontan repetat;
- dacă se suspectează o malformație uterină, sau dacă aceasta a fost diagnosticată deja;
- dacă au fost depistate anomalii la ecografie și medicul specialist consideră că este nevoie de investigații suplimentare;
- după un test Babeș-Papanicolau, dacă rezultatul este modificat;
- dacă există un corp străin (sterilet de exemplu) care nu se poate extrage pe cale vaginală și dacă există suspiciunea, confirmată de ecografie, că este în uter și trebuie îndepărtat;
- dacă histerosalpingografia este irelevantă;
- În cazul rezecției de sept uterin, care a fost diagnosticată prin ecografie sau histerosalpingografie.
Când nu este indicată histeroscopia?
Chiar dacă histeroscopia este o procedură care este recomandată la orice vârstă, există totuși situații în care medicii nu o recomandă:
- sarcină;
- stenoză cervicală severă;
- cancer de col uterin;
- infecție cu virusul hepatic;
- boală inflamatorie pelvină;
- tulburări severe de coagulare;
Cum trebuie să vă pregătiți pentru histeroscopie?
Histeroscopia este o procedură ginecologică minim invazivă, care nu necesită spitalizare (eventual, în cazurile mai complicate, se poate recurge la spitalizarea pentru o noapte. Există câteva aspecte care țin de pregătirea prealabilă a pacientei. Medicul anestezist trebuie să fie informat cu privire la eventualele tratamente medicamentoase urmate de pacientă, alergii sau situații medicale deosebite.
- Se recomandă repaus alimentar cu 8-12 ore înainte de efectuarea intervenției propriu-zise.
- Histeroscopia trebuie pregătită în sensul că trebuie evaluate infecțiile cervico-vaginale.
- Pacienta va fi supusă unei consultații preanestezice.
- Înainte de efectuarea procedurii, trebuie tratate eventualele infecții vaginale.
- Procedura se realizează post-menstrual.
Ce se întâmplă pe parcursul intervenției?
Histeroscopia este posibil să doară. Tocmai de aceea, medicul o consiliază pe pacientă să accepte anestezia locală sau anestezia intravenoasă. Confortul pacientei este important și pentru medic, pentru că acesta poate realiza procedura diagnostică sau terapeutică în condiții bune. Există situații în care pacienta trebuie să stea imobilizată pentru că orice mișcare poate duce la accidente intraoperatorii.
Pe parcursul histeroscopiei:
- se primește anestezia.
- vaginul și colul uterin sunt curățate cu o soluție antiseptică.
- colul uterin este dilatat cu ajutorul unor dispozitive medicale.
- histeroscopul este introdus prin vagin și col, până ajunge în cavitatea uterină.
- histeroscopul introduce în uter un lichid, scopul acestei manevre fiind acela de a dilata cavitatea uterină pentru o mai bună vizualizare a acesteia.
- histeroscopul are atașată o sursă de lumină care îi permite medicului să vizualizeze interiorul uterului și deschiderile trompelor uterine.
- evoluția histeroscopiei este favorabilă.
- externarea se face în aceeași zi.
Recuperarea după histeroscopie
Recuperarea după histeroscopie nu este complicată. Dacă evoluția este favorabilă, externarea are loc în aceeași zi. Este posibil să apară sângerări postoperatorii ușoare, dar acestea sunt considerate normale și pot apărea în decurs de 2-3 zile.
Dacă s-a făcut și o biopsie, rezultatul acesteia este disponibil în 10 zile lucrătoare de la data intervenției.
Pacienta trebuie să respecte indicațiile medicale care sunt menționate în biletul de externare. Foarte importante sunt și indicațiile pe care le dă medicul specialist.
Care sunt riscurile unei histeroscopii?
Complicațiile în urma unei histeroscopii sunt rare. Pot apărea:
- o sângerare ușoară care durează 1-2 zile.
- dureri pelvine, asemănătoare celor din timpul menstruației.
Dacă totuși sângerările sunt abundente, dacă durerile sunt însoțite de febră, frisoane, tulburări de tranzit și urinar, pacienta are o stare generală alterată se recomandă consult medical imediat.
Important de reținut!
Pacienta trebuie să adreseze orice întrebare pe care o are medicului anestezist și medicului chirurg. Poate fi vorba despre procedură, pregătirea preoperatorie, riscurile intervenției, recuperarea postoperatorie.
